【奥真也さんインタビュー】
テクノロジーの発展で
日本の医療はどう変わるか
人生100年時代が実現するならば、その時、私たちを支える医療はどのような姿になっているのだろうか-。『未来の医療年表』の著者である奥 真也さんに、これからの医療について、テクノロジーに関するトピックを中心に、お話を伺いました。
| 医療未来学者・医師 奥 真也さん  1962年大阪府生まれ。医師、医学博士。経営学修士(MBA)。大阪府立北野高校、東京大学医学部医学科卒。英レスター大学経営大学院修了。専門は、医療未来学、放射線医学、核医学、医療情報学。東京大学医学部22世紀医療センター准教授、会津大学教授などを歴任した後、製薬会社や薬事コンサルティング会社、医療機器企業に勤務。著書に『Die革命』(大和書房)、『未来の医療年表』(講談社現代新書)、『人は死ねない 超長寿時代に向けた20の視点』(晶文社)、『医療貧国ニッポン』(PHP新書)、『死に方のダンドリ』(ポプラ新書、共著)など。 |
ほとんどのがんが治療可能になり病気で簡単に死なない時代がやってくる
がんの治療法は出そろいつつある
日本では長い間、人の一生は約50年というのが、ひとつの目安でした。それが1950年代から、平均寿命は70年、80年と少しずつ長くなってきたわけですが、もう数年もすれば、「病気で人が簡単に死ななくなる時代」が確実にやってくると考えています。最終的には人は亡くなりますが、若いうちにがんで亡くなるといった、予想外に早い病死は格段に減ります。
実際、既にほとんどのがんが対応可能な病気になりつつあります。 胆管がん、膵臓がんなどは、まだ少し時間がかかりそうですが、例外的な性質を持つ一部のがんを除けば、全体的に制御ができる時代になったと言えます。
その大きな理由が、新しい治療法の開発です。「分子標的薬」や「免疫チェックポイント阻害剤」が2000年から2010年にかけて次々登場し、現代のがん治療に欠かせないものになるなど、がんを克服する手段が出そろいつつあります。
| 参考:目覚ましいがん治療の進化 がん医療は現在、「分子標的薬」と「免疫チェックポイント阻害剤」を組み合わせた最適解を模索する段階に 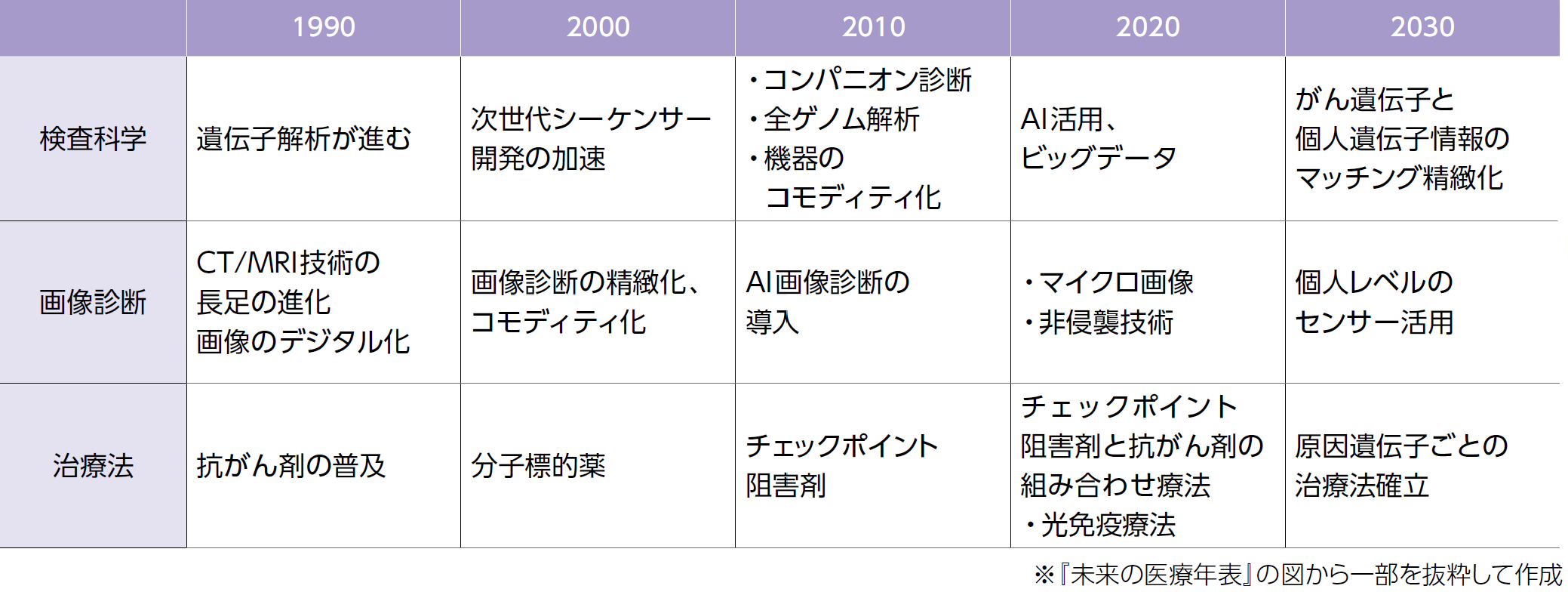 |
遺伝子解析技術の向上で、医療は著しい発展を遂げた
こうした目覚ましい医療の発展に大きく貢献しているのが、遺伝子解析技術のレベル向上です。例えば、先ほど挙げた「分子標的薬」とは、患者さんの遺伝子情報を解析することで、がんを引き起こす特定の遺伝子の異常を見つけ出し、これを標的として攻撃して、がんを治療するものです。
遺伝子検査が登場したのは1990年代頃でした。当初は1人分の遺伝子を調べるのに1億円以上かかっていましたが、今では10万円を切っており、必要に応じて割と手軽にできるようになりました。技術が進歩したことで、集まるデータも増え、加速度的に研究が進んでいる状況です。
遺伝子解析技術がレベル向上したことで、克服されつつある病気はがんだけではありません。例えば糖尿病。一般に、2型糖尿病は食事内容や生活習慣が大きく影響していると捉えられてきた病気ですが、近年、遺伝子による要因も大きいということが分かってきて、新たな治療薬や技術が次々登場しています。糖尿病の原因となる原因遺伝子が分かったら、それを攻撃する治療薬をつくるわけですから、がんの分子標的薬とほぼ同じ世界です。
同様に、ALS(筋萎縮性側索硬化症)など神経難病の原因遺伝子が明らかになったり、特定の遺伝子の影響で何らかの物質が体内で増えて病気になるといったメカニズムが、さまざまな病気で分かってきています。つまり、これまでは疾患ごとに別々のチャンネルで研究されてきましたが、原因遺伝子を突き止めて、それに対する解決策をつくり出せばいいというゲノム医療の定石、セオリーが分かってきました。これは医療において、大きな進展だと思います。
医療分野におけるデータベースの重要性は国もよく分かっていて、データの蓄積と活用を促進する動きがすでに始まっています。その重要な基盤となっているのが、「次世代医療基盤法」です。医療分野の研究開発に資するための匿名加工医療情報に関する法律で、2018年に施行されました。これにより、許諾した人の医療情報が、匿名加工されたデータとして集められ、研究や施策への活用が可能になっています。
| KEYWORD がんゲノム医療法とは?  例えば、同じ種類のがんでも原因となる遺伝子は多様で、対応する薬剤も異なります。がんゲノム医療では、がんの組織から多数の遺伝子を同時に調べて、原因となっている遺伝子を特定。これによって、より効果が高い治療薬を選択することが可能となり、患者一人ひとりに合った「個別化医療」につなげられます。 |
医療分野におけるテクノロジーの進歩は予想を上回る速さで、進んでいる
画像診断の分野では、AIが主体となりつつある
私は2020年に発刊した『未来の医療年表』で、「2030年には、AI診察が主流になる」と書きました。しかし実際には、もっと早く実現しそうです。皆さんも、生成系AIがさまざまな場面で急速に浸透しつつあると感じていると思いますが、既に医療の現場でも、AIが力を発揮しています。それも「人間がAIを活用する」というレベルではなく、「AIによる実行を基本に、人間の方が確実なところ、人間の方が安く済むところだけを人間が行う」といったかたちに移行しつつあります。
最も顕著なのが、エックス線撮影やCT、MRIなどの画像診断です。病変や異常を読み解く成績については、既に勝負がついていて、AIの方が完全に上です。ただし、全部をAIに置き換え可能という状況ではありません。AIは微細な異常も見逃さないため、AIが怪しいと判断したものを全部医師が確認していると、反対に膨大な時間がかかってしまうからです。おそらく、そのあたりもいずれはAIが解決してくれることでしょう。
内科の診療で、AI診療が一般的に?
診察室における問診という、いかにも人間らしいと思われている部分は、意外とあっさりAIに取って代わられることになるのではないかと予想しています。いわゆる初期診療にあたる部分ですが、クリニックに人間のブースとAIのブースがあって、「どちらでも初期診療を受けられます。お好きな方でどうぞ」といった状態が登場するということです。これは、コンビニで無人レジの普及を思い浮かべると分かりやすいですが、無人レジを選択する方も多いのではないでしょうか。余計な気を遣って医師と話さなくていい、AI相手なら言いたいことが言えるなどのメリットがあります。
コロナ禍で普及し始めたオンライン診療も、内科的なことであれば、投薬も、患者さんの長期管理も既に可能なレベルに達していると思います。ただし、脱臼を治すといった直接的な治療はオンラインではできません。遠隔で簡単な治療を行うロボットをつくろうと思えば実現できそうですが、コストがすごく高くつきますよね。このように、人間が担う方がよいことは、今後も残っていくわけです。
今後の自動運転技術の成り行きに注目
医療の現場でAIを普及させるためには、法的整備が重要な課題となっています。現状では、医師とAIがコラボレーションして診断や治療を行った際、何かあったときの責任の所在が定まっていないからです。
では、法的整備を含め、医療の現場で本格的にAIが受け入れられていくのに、どれぐらい時間を要するのでしょうか。
ひとつの指標となると思われるのが、既に試験的導入が始まっている、自動運転技術の今後の成り行きです。運転も医療同様、人の命に関わる分野で、「これだけは機械に任せるわけにはいかない」と長年思われていました。自動運転は安全だと世の中が認めれば、医療現場のAI普及も、ぐっと進むと思います。
カギを握るのは情報通信技術の進歩
「ダビンチ」のような手術支援ロボットを活用した遠隔手術については、通信インフラの問題がからんでいます。例えば、オンラインの打ち合わせをしていると、たまに固まってしまうことがありますよね。あれが起きる可能性がある限り、外科手術への導入はとてもできません。通信の専門家に聞くと、「6G」が普及してデータ処理を行うためのタイムラグを抑えたり、位置情報などがもっと正確に取れるようになると、可能になるのではないかと話していました。
つまり、医療分野におけるテクノロジーの進歩も、当然、インターネットやコンピューター技術がどれぐらい進歩するか、その影響が大きいわけです。冒頭で遺伝子解析の話をしましたが、それらはすべてコンピューターサイエンスが基礎になっています。演算速度の向上や、メモリー容量の拡大で、遺伝子解析も手軽にできるようになり、さまざまなビッグデータも有効活用できるようになったわけです。情報科学の発展が医療の進歩へ与える影響は非常に大きいものです。
| KEYWORD 6Gとは?  2019年より国内における商用の本格導入が始まった通信規格「5G」。従来の100倍の通信速度による「高速・大容量」「低遅延」「多数接続」が特長とされてきましたが、6Gではこの3つの性能をさらに強化。自動車の完全無人運転や、AIを用いた即時翻訳・検索など医療以外にも、多様な産業向けに安定した大容量・高速通信の活用・実現が期待されています。 |
医療の発展や維持のために私たちは何をすべきか
企業の力も医療の進歩には不可欠
先ほども少し触れましたが、医療分野のイノベーションには、さまざまな業界・企業の力が必要不可欠です。近年、もともと医療とは関係のなかった非医療系企業が、続々と医療の世界に進出しています。私は医療の専門家の立場から企業にコンサルすることがありますが、企業の皆さんには「常識」にとらわれず、自由な発想でいていただきたいと感じることが多いです。
実際、ビジネスの種を考えるときは、先入観で決めつけない方がいいです。私がコンサルしているケースでも、企業の方では「この技術が医療に使えるなんて夢にも思っていませんでした」という反応が多いです。だから私は、企業からプレゼンを受けるとき、事前の選考でぎりぎりボツになって外した案を見せてもらうことがあります。むしろそちらに、役に立ちそうな技術が見つかることもあります。ですから企業の皆さんには、医療にこだわらず、自分たちが培ってきたテクノロジーや知識、その業界ならではの発想など、自分たちの強みを大事にしていただきたい。それが結果的に、医療の進歩にもつながっていくのだと思います。
日本の医療保険制度を破綻させないために
皆さんもご存じだと思いますが、誰もがいつでも病院にアクセス可能な日本の医療制度は、アメリカやヨーロッパ諸国に比べてはるかに手厚いものです。しかし、医療制度のサイフ(社会保障の財源)は相当に厳しい状況にあるというのも、また事実。今後、日本の医療制度をできるだけ維持していくためには、大したことのない病気は、もう自分たちで対応するというかたちにしていく必要があるでしょう。普通の風邪などは、自分で市販薬を使うなどして治す。新しい治療がどんどん保険対象になっていく以上、対象から外していける治療は外していかないと、財政が破綻してしまいます。
同様に、自宅にいながらにして血液検査ができるなど、新たな医療サービスが続々登場していますが、日本の医療保険制度内で対応することと、制度外でカバーすることを、ちゃんと分けていく必要があると思います。その上で、必要とする人々がいるサービスについては、ビジネスとして収益モデルを確立させ、単体で回るようにすることが、ますます重要となるでしょう。
| MEMO 少子高齢化に伴う、医療の財源不足や医療機関への負担が大きな課題  高齢人口の増加や医療高度化に伴う医療費の増加、社会保障費を支える労働人口の減少などで現在の医療制度を維持するにはひっ迫した状況が続いています。また、病院の規模や診療科を問わずどこの医療機関でも患者側が選択できる「フリーアクセス制度」は、どこに行っても受診ができるという利点があります。その一方で、受診回数が増え、医療現場の負担が大きく、病院の機能や分担があいまいになってしまうという課題もあります。海外に目を向けると、かかりつけ医を登録して初診は登録診療所のみ受診可能という国も多く存在します。 |
一人ひとりがヘルスリテラシーを高めていこう
医療は日進月歩で、次々情報が更新されています。しかし、それを一般の人がちゃんと理解するのは難しいのではないでしょうか。一例を挙げると、皆さん、自分の脾臓(ひぞう)って、どこにあるか指でさせるでしょうか? 胆のうは? すぐ答えられる人は少ないです。それぐらい皆さん、体のことをご存じない。その点、実は日本は遅れていて、いわゆるヘルスリテラシーが低いのです。
自分が病気になったら、その病気について調べられるのですが、体のことを一から勉強を始めるとなると、とても大変です。事前に基本的な知識が習得できていれば、だいぶ違うでしょう。ですから、自分の体について、日頃から基本的な知識を深めていただけたらと思います。それは、個人の努力の問題だけではなく、教える立場にある私たち医師側の問題でもあり、小中学校の教育の問題でもあります。日本の医療の未来のため、公教育でもっと取り組んでくれることを期待しています。
| COLUMN 奥先生が注目する健康管理のデータは? ウェアラブル端末のヘルスケア分野における活用では、今後、集めたデータをどう使うかがポイントだと思います。私自身は、睡眠に特化した指輪タイプのセンシングデバイスを利用しています。これは、血中の酸素飽和度を測定し、その変化を見て、睡眠の状態を判定し、睡眠スコアを採点してくれるものです。これらのデータは健康管理に使えると思います。データはきちんと取ってみないことにははじまらないので、興味がある方は活用を検討するのもよいではないでしょうか。 |
2024.03.11




